Одной из основных причин материнской смертности является кровотечение в послеродовом периоде, оно составляет 1,4 на 100 тыс. живых новорожденных. Послеродовым кровотечением называют состояние, при котором общая кровопотеря после родов через естественные родовые пути или кесарева сечения превышает 1000 мл.
Сокращение матки после рождения последа приводит к компрессии спиральных артерий миометрия. Наиболее частой причиной кровотечения в послеродовом периоде является гипотония матки, т. е. недостаточно эффективное сокращение миометрия. Другими причинами кровотечения являются задержка частей последа в матке, врастание плаценты, родовые травмы, разрыв матки, коагулопатические нарушения. Следует помнить, что в большинстве случаев объем кровопотерн оценивается неправильно (занижается).
Тактика ведения пациенток с кровотечением в послеродовом периоде. Так как в подавляющем большинстве случаев причиной кровотечения является гипотония, то в первую очередь необходимо провести пальпацию матки для оценки ее состояния. Если матка плотная, хорошо сократилась, осматривают родовые пути в зеркалах. После повторного осмотра последа на предмет его целостности проводят УЗИ матки. Диагноз коагулопатического кровотечения выставляется только после исключения всех возможных хирургических и акушерских причин.
Гипотония
Причиной массивного кровотечения в течение 24 ч от момента родов может явиться гипотония матки. Факторами риска являются большое число родов в анамнезе, затяжные роды. многоплодная беременность, а также родовозбуждение окситоцином. Диагноз ставится на основе пальпации матки через переднюю брюшную стенку. В подобных случаях сократившаяся матка плотная, имеет шаровидную форму. В случае диагностирования атонии проводят массаж матки через переднюю брюшную стенку. Как правило, матка сокращается через 1-2 мин. Если матка не сокращается, начинают медикаментозное лечение. Возможно проведение бимануального массажа матки: одну руку в стерильной перчатке вводят во влагалище, вторая располагается на передней брюшной стенке (см. рис. 21-6).
Наиболее часто в послеродовом периоде для стимуляции сокращения миометрия назначается оксигоцин. Он воздействует непосредственно на рецепторы матки и обладает высокой эффективностью. Оксигоцин в количестве 10-20 Ед растворяют в 1000 мл физиологического раствора и вводят при максимальной скорости, которую позволяет катетер. При отсутствии внутривенно доступа оксигоцин может назначаться внутримышечно в дозе 10 Ед. Вводить чистый оксигоцин внутривенно струйно или инфуэомаггом нельзя, так как вследствие релаксации мышц сосудистой стенки возможно развитие гипотензии.
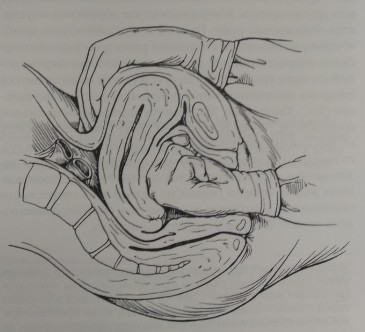
Рис. 21-6. Биманульный массаж матки при атонии.
Продолжающееся кровотечение является показанием для назначения метилэргометрина малеата (0,2 мг внутримышечно либо в шейку или тело матки). Не доказано, что введение метилэргометрина в шейку или тело матки более эффективно, чем внутримышечное введение. Однако выраженная гипотензия за счет снижения доступности лекарства снижает эффективность любого препарата, введенного внутримышечно. Это следует учитывать при выборе метода лечения. Эффект развивается в среднем через 7 мин после внутримышечного введения метилэргометрина. Вводить препарат внутривенно не рекомендуется, так как может резко возрасти артериально- давление. Противопоказанием к внутривенному назначению является артериальная гипертония.
При неэффективности вышеперечисленных средств или наличии гипертензии применяется простагландин. Его назначают в дозировке 250 мкг внутримышечно, при сохранении атонии повторное введение препарата осуществляют через 15-20 мин.
Разрывы мягких тканей родовых путей После рождения последа шейку матки и влагалища осматривают на предмет наличия разрывов. Визуализировать разрывы шейки матки часто сложно, поэтому следует воспользоваться помощью ассистента. Для облегчения визуализации шейки матки используют стерильные зеркала. Такой же метод осмотра используется и при определении источника кровотечения в послеродовом периоде. Обнаруженные разрывы должны быть ушиты, так как мягкие ткани родовых путей хорошо кровоснабжаются, и раневая поверхность является источником массивного кровотечения. В случаях, при которых врач отделения неотложной помощи не владеет методикой зашивания разрывов тканей родового канала, необходима консультация акушера-гинеколога или хирурга. Если разрыв обнаружен при стандартом осмотре, проводимом после родов, и обильное кровотечение отсутствует, раневую поверхность прикрывают стерильной марлей и пациентку переводят в малую операционную, где зашивание проводит акушер-гинеколог. Разрывы шейки матки ушиваются рассасывающимся шовным материалом, начиная от угла разрыва и по направлению к наружному зеву (рис. 21-7). Разрывы шейки матки часто сопровождаются значительным кровотечением, поэтому для зашивания необходима помощь ассистента. Для сопоставления краев используются окончатые зажимы.
По американской классификации выделяют 4 степени разрывов промежности. Разрывы первой и второй степени — это разрывы слизистой и мышц влагалища соответственно. К разрывам третьей степени относят повреждение капсулы сфинктера прямой кишки. Разрывы слизистой прямой кишки относят к четвертой степени.
Восстановление целостности промежности после пери- нео-, эпизиотомии и самопроизвольных разрывов проводят с использованием рассасывающихся шовных материалов. При ушивании разрывов первой и второй степени вначале сопоставляют мышцы, причем швы накладывают сзади по направлению кпереди. Затем сопоставляют края слизистой влагалища. После этого восстанавливают целостность тканей промежности: первый ряд швов кладут на мышцы, второй — подкожно для сопоставления кожи промежности (рис. 21-8). Периуретральные разрывы при отсутствии выраженного кровотечения не ушивают. Если же кровотечение значительно, то перед началом зашивания для того, чтобы не прошить уретру, в нее вводят катетер Фолея.
При разрывах третьей и четвертой степени зашивание должен выполнять квалифицированный специалист (акушер- гинеколог или хирург). Необходимо тщательное и аккуратное сопоставление краев слизистой оболочки и сфинктера прямой кишки. Неправильное наложение швов ведет к нарушению функций сфинктера прямой кишки и значительно ухудшает качество жизни пациентки.
Коагулопапия
В случае послеродового кровотечения диагноз коагулопатического кровотечения выставляется только после исключения всех других причин. Коагулопатические нарушения встречаются относительно редко. Наличие коагулопатического кровотечения у пациентки, не страдавшей ранее тромбоцитопатическими нарушениями или другими нарушениями свертывающей системы крови, может быть признаком начинающегося синдрома диссеминированного внутрисосудистого свертывания (ЦВС). Как правило, ДВС является осложнением массивной кровопотери. Раннее развитие ДВС может свидетельствовать об эмболии околоплодными водами. Другими признаками этого тяжелого осложнения являются выраженные нарушения дыхательной и сердечно-сосудистой систем. Эмболия околоплодными водами является редким, но почти в 100% смертельным осложнением. К факторам риска эмболии околоплодными водами относят быстрые и стремительные роды.
В России выделяют три степени разрывов промежности. К разрывам первой степени относят разрывы кожи промежности на небольшом протяжении задней спайки и нижней трети влагалища. К разрывам второй степени — разрывы мышц тазового дна, кроме сфинктера прямой кишки. Разрывы третьей степени включают глубокие разрывы, затрагивающие сфинктер прямой кишки, возможно, и стенку самой прямой кишки.
