Основные положения
При остановке сердца и дыхания матери необходимы модифицированные сердечно-легочные мероприятия при закрытой грудной клетке. Боковое смещение матки во время сердечно-легочной реанимации минимизирует аортокавалную компрессию.
Во время сердечно-легочной реанимации обязательна инфузионная терапия в большом объеме, так как при применении только вазопрессоров маточно-плацентарный кровоток не становится адекватным.
В экстренных случаях при грубой оценке необходимо помнить, что высота стояния дна матки на 2 поперечных пальца выше пупка соответствует сроку гестации, при котором плод потенциально жизнеспособен.
Перимортальное кесарево сечение должно быть выполнено в течение нескольких минут после того, как стала очевидной невозможность восстановить жизнеобеспечивающее кровообращение, несмотря на агрессивную сердечно-легочную реанимацию. Успешность кесарева сечения зависит от скорости разреза, родоразрешения и зашивания, что лучше всего достигается большими разрезами передней брюшной стенки и матки с последующим зашивание крупными швами через все слои.
Введение
Оказание помощи беременной пациентке в критическом состоянии может вызвать трудности даже у наиболее опытного персонала скорой помощи. Анатомические и физиологические изменения. сопутствующие беременности, равно как и психологическая тяжесть оказания помощи беременной женщине в критическом состоянии, делают ведение таких пациенток крайне непростым. В этой главе представлена информация, необходимая для лечения беременной женщины с остановкой сердца. Оно может включать выполнение перимортального кесарева сечения. Описаны также показания и методика этой процедуры.
Остановку сердца и дыхания определяют как внезапную потерю сердечного выброса и дыхательных движений. Потенциально она обратима при условии быстрого восстановления циркуляции оксигенированной крови. Остановка сердца и дыхания у беременной довольно редкое событие. Уровень материнской смертности колеблется в диапазоне 10-25 на 100 тыс. родов живым ребенком . Ведущие причины материнской смертности включают эктопическую беременность, ТЭЛА, гипертензивные заболевания (например, эклампсию), травму, кровотечения и инфекционные заболевания.
Исходы сердечно-легочной реанимации (СЛР) хорошо описаны. Исследования показывают, что среди пациентов, у которых остановка сердца произошла во внегоспитальных условиях, доживают до выписки из госпиталя от 1 до 19%. Эти данные различаются с данными исследований, посвященных СЛР у беременных пациенток. Нескольких исследований, посвященных этой теме, недостаточно для точного определения уровня выживаемости беременных пациенток после СЛР. Тем не менее этими исследованиями доказано, что быстрые и адекватные реанимационные мероприятия могут привести к более благоприятному исходу как для матери, так и для плода.
Таблица 11—1. Факторы, влияющие на СЛР у беременных
| Сердечно-сосудистая система |
|
| Дыхательная система |
|
| Метаболические |
|
| Желудочно-кишечный тракт |
|
Анатомические и физиологические особенности
Знание соответствующих анатомических и физиологических изменений, происходящих во время беременности, поможет при ведении беременных пациенток в критическом состоянии (см. гл. 8). В табл. 11-1 суммированы изменения сердечно-сосудистюй системы, имеющие значение для СЛР, включая повышенные 011К, частоту сердечных сокращений и сердечный выброс. Несмотря на это, артериальное давление во время второго триместра ниже, чем вне беременности. Это происходит в результате снижения системного сосудистого сопротивления вовремя беременности. Берсмешость можно рассматривать как состояние с усиленным кровотоком и низким системным сосудистым сопротивлением. Кроме того, так как объем плазмы увеличивается в большей степени, чем объем эритроцитарной части крови, возникает дилюционная анемия (на 2-4%), которая достигает ника (низшего соотношения объема эритроцитарной части крови к общему ее объему) во втором триместре. В беременной матке сосудистая ауторегуляция недостаточна, и поддержание притока крови к маточно-плацентарной единице зависит от адекватности перфузионного давления. В результате этого заметное снижение ОЦК или повышение системного сосудистого сопротивления могут неблагоприятно влиять на плод.
Уделите внимание тестам по гинекологии. С их помощью вы узнаете вровень своих знаний.
Во время беременности потребление матерью кислорода повышается пропорционально росту метаболических потребностей. Следовательно, при нарушении респираторной механики матери может возникнуть глубокая гипоксемия . Гипоксемия матери приводит, в свою очередь, к снижению маточно-плацентарной перфузии. Респираторные изменения при беременности включают опосредуемое прогестероном влияние на дыхательный центр. Результатом этого влияния становится умеренная гипервентиляция (например, артериальное напряжение двуокиси углерода между 30 и 35 мм рт. ст.) и умеренный компенсаторный метаболический ацидоз (например, снижение бикарбоната плазмы на 4 мэкв/л). Внутри грудное давление повышается вторично смещению диафрагмы, увеличивающейся беременной маткой. Дыхательный объем увеличивается, и функциональные респираторные объемы истощаются. Во время этого ослабевает тонус нижнего пищеводно-желудочного сфинктера и моторика кишечника. Это создает предпосылки для рефлюкса желудочного содержимого у беременной пациентки и критическом состоянии. Такие физиологические изменения делают понятной важность поддержания адекватной оксигенации и защиты дыхательных путей у пациентки в критическом состоянии.
Во второй половине беременности, у пациентки нарастает сдавление увеличивающейся маткой нижней полой вены, крупных вен таза и аорты (рис. 11—1). В результате у беременной пациентки г. положении на спине может возникать гипотензивный синдром . Этот синдром встречается приблизительно у 1 1% беременных женщин. Для него характерны развитие гипотензии и иногда — синкопальных (обморочных) состояний у беременной пациентки после пребывания в положении на спине в течение нескольких минут. Этот феномен развивается не всегда, так как зависит от объема венозной крови. Гипотензия становится результатом сдавления нижней полой вены между беременной маткой и позвоночником, приводящего к снижению преднагрузки сердца. В большинстве случаев она сопровождается увеличением системного сосудистого сопротивления, поддерживающим нормальное кровяное давление. Происходит сброс крови в правые отделы сердца альтернативными путями, включая непарную вену и параспинальные венозные сплетения. У некоторых женщин этот компенсаторный механизм нс срабатывает, происходит неадекватно малое наполнение правых отделов сердца, преднагрузка снижается и уменьшается сердечный выброс. Для профилактики подобного состояния необходимо не допускать положения пациентки на спине. По общему мнению, положение с наклоном на левый бок предпочтительно для лечения синдрома гипотензии в положении на спине (рис. 11-2). Это положение эффективно минимизирует влияние сдавливания маткой нижней полой вены и, таким образом, восстанавливает адекватный сердечный выброс.
Интересно, что у женщин в активных родах наблюдается толерантность к положению на спине. Причины не ясны, существует несколько теорий. Периодические сокращения матки во время активных родов перераспределяют объем крови матки в центральный кровоток, тем самым восстанавливая преднагрузку сердца. Кроме того, некоторые полагают, что сокращающаяся матка минимизирует ее сдавливающее влияние на нижнюю полую вену. Считается, что глубокие дыхательные усилия, сопровождающие роды, так же увеличивают венозный возврат к правым отделам сердца.
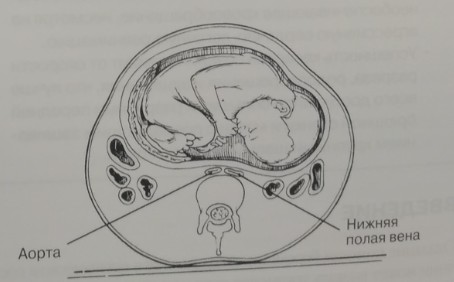
Рис. 11—1. Аортокавальная компрессия матери в положении ее на спине.
Сердечно-легочная реанимация
В то время как СЛР у взрослых и детей посвящено немалое количество статей, руководств по СЛР во время беременности значительно меньше. При остановке сердца и дыхания у беременных применялись традиционные, стандартные методики СЛР. Имеющиеся данные свидетельствуют о том, что соответствующие и быстро выполненные реанимациоиные мероприятия могут способствовать выживанию как матери, так и плода.
Со времен первого описания СЛР при закрытой грудной клетке были предложены и новые методики. К ним относятся СЛР только с компрессией, одновременная вентиляция и компрессионная СЛР, и СЛР с компрессией-декомпрессией. Эффективность этих альтернативных методик у беременных женщин остается неясной.
Механизм, обеспечивающий формирование сердечного выброса при СЛР на закрытой грудной клетке, сложен. Считается, что СЛР на закрытой грудной клетке обеспечивает выброс крови.
Применение медикаментов и их дозирование при специализированной СЛР во время беременности изменений не требуют. Последние изменения реанимационных алгоритмов включают выполнение врачом компрессий грудной клетки с частотой 100 в мин . Соотношение числа компрессий и вдуваний у всех неинтубированных пациентов должно быть 15:2 независимо от числа врачей (согласно СЛР 200 \ это соотношение равно 30:2. — Прим. п?рев.)< После интубации компрессии должны быть продолжены, а вентиляция может быть не синхронной с ними. Пальпацию пульса при компрессии грудной клетки традиционно использовал и как показатель успешности применяемой методики СЛР. В современных источниках эффективность СЛР оценивается капнометрией. Содержание углекислоты в конце выдоха менее 10 мм рт. ст. после не менее чем 20 минут СЛР четко связано со смертью пациента.
Существуют несколько важных модификаций СЛР для беременных пациенток (табл. 11-2). Важной особенностью второй половины беременности становится сдавление нижней полой вены и вен таза беременной маткой. Вследствие этого компрессионного эффекта к сроку доношенной беременности ударный объем может снижаться на 30%. Такой феномен может серьезно снижать эффективность СЛР. выполняемой беременной пациентке в положении на спине. Сердечный выброс у женщины с доношенной беременностью при переходе из положения лежа на спине в положение на левом боку возрастает на 25%. В идеале, как только выявлена надобность в СЛР, под верхнюю часть правого бедра беременной пациентки следует подложить клин таким образом, чтобы тело ее оказалось в положении с наклоном на левый бок.
Таблица 11-2. Сердечно-легочная реанимация (СЛР) у беременных
Стандартная СЛР у беременных (любые сроки гестации)
- Применяется стандартная СЛР на закрытой грудной клетке
- 100 компрессий в минуту
- Грудина придавливается в каждом цикле на 3,5-5 см
- Соотношение компрессия:вдох равно 15:2 (согласно СЛР 2005, 30:2)
- Применяется агрессивная защита верхних дыхательных путей
- Для обеспечения восстановления внутрисосудистого объема необходима инфузионная терапия в большом объеме
- Применяется стандартная кардиореанимационная фармакотерапия
- Электрокардиоверсию/дефибрилляцию применяют при необходимости
Модификации СЛР (применяются при сроке беременности > 24 недель)
- Во время беременности обеспечивают боковое смещение матки для минимизации аортокавальной компрессии
- Выполнение перимортального кесарева сечения должно быть рассмотрено в течение минут сразу после того, как становится ясно, что восстановить жизнеобеспечивающий кровоток не удалось, несмотря на агрессивную СЛР
