Влагалищное кровотечение у пациентки в препубертатном периоде всегда является патологическим симптомом. Исключением являются только кровяные выделения у детей 3-4 недель жизни (см. выше). Возможные причины влагалищного кровотечения представлены в табл. 24-2. Кровяные выделения в пременархе преимущественно вызваны вульвовагинитом (особенно если этиологическим фактором являются стрептококки группы А), расчесами или наличием инородного тела. Частота обширных травм или грубой патологии невелика.
Анамнез и физикальный осмотр При сборе анамнеза уточняют возможные причины, которые могли вызвать кровотечение, наличие рецидивов, сопутствующие симптомы, например боль. Высокий рост, большая масса тела, другие признаки акселерации могут свидетельствовать о преждевременном половом развитии. Также при сборе анамнеза уточняют наличие травм, насильственных действий по отношению к пациентке, возможности наличия инородного тела во влагалище, заболеваний крови, других сопутствующих заболеваний. Осмотр по органам и системам проводится так же, как при любых выделениях из половых путей, особенно обращается внимание на наличие признаков преждевременного полового развития или травм.
Дифференциальная диагностика
Алгоритм обследования пациентки в пременархе, предъявляющей жалобы на кровяные выделения из патовых путей, показан на рис. 24-3. В первую очередь исключают наиболее частые причины: преждевременное половое развитие и травму половых органов.
Обильные пли кровяные, частое неприятным запахом, выделения пл половых путей являются симптомами наличия инородного тела во влагалище, диагноз может быть поставлен в амбулаторных условиях. В подобных случаях довольно часто возникает необходимость в наркозе: для проведения обследования и удаления инородного тела.
Если инородное тело визуализируется, в условиях отделения неотложной помощи проводится попытка его удаления, балетную бумагу удаляют смоченным тампоном или путем обильного промывания влагалища. Для промывания влагалища вводится резиновый катетер маленького диаметра. и через него влагалище орошается теплым физиологическим раствором.
Остроконечные кондиломы
Остроконечные кондиломы (генитальные бородавки) в детском возрасте вызываются вирусом папилломы человека (типами 6 и 11). Данные литературы, касающиеся ограничения возраста, когда возможно заражение, существенно разнятся. Однако в анамнезе более 50% пациенток с ними и анальными бородавками имеется сексуальное насилие. Исходя из этого, любую пациентку с остроконечными кондиломами, вне зависимости от возраста, необходимо обследовать на предмет выявления признаков развратных действий. Диагноз устанавливается на основе данных осмотра. Нанесение 3-5%го раствора уксусной кислоты на пораженные участки приводит к появлению характерных белесоватых бляшек. Дифференциальную диагностику проводите широкими кондиломами (сифилис). опухолями промежности, пролапсом уретры и контагиозным моллюском.
Обычно лечение генитальных кондилом ведется под наркозом с помощью лазера. В редких случаях, при единичных кондиломах, v контактною подростка возможно местное лечение в амбулаторных условиях трнхлорацетиловой кисло- юн. Лечение неэффективно в 29-50% случаев. От использования подофиллина следует воздержаться в данной возрастной группе.
Склероатрофический лишай
Склероатрофический лишай — заболевание кожи с неизвестной этиологией. Симптомами могут быть зуд, раздражение кожи, дизурия, в некоторых случаях — кровяные выделения из влагалища. Кожа атрофичная, пергаментная, с беловато-кремовыми плоскими папулами, которые могут сливаться в бляшки, изъязвляться, воспаляться и кровоточить (рис. 24-4). Поражаться может кожа промежности, вокруг ануса. Зуд кожи приводит к появлению расчесов, из-за чего возникает вторичное инфицирование и изъязвление (рис. 24-5). Дифференциальный диагноз проводится с вагинитом, энтеробиозом, последствиями сексуального насилия и витилиго.
Лечение склероатрофического лишая заключается в назначении глюкокортикоидов местно и рекомендации соблюдения правил личной гигиены (см. выше). При тяжелой степени поражения местно назначают клобетазол пропионат 0,05% в виде мази на короткий период (2-4 недели), затем переходят на мазь триамцинолон 0,1% (в течение 4 недель). Заболевание склонно к рецидивам, причем факторы, способствующие рецидивированию, неизвестны. Вторичное инфицирование, наличие экскориаций является показанием к назначению ан тибиотиков. По данным некоторых авторов, в подростковом возрасте заболевание может спонтанно регрессировать.
Пролапс уретры (выпадение слизистой мочеиспускательного канала)
Под пролапсом уретры понимают выворот дистального отдела слизистой оболочки мочеиспускательного канала в области наружного отверстия. Заболевание встречается преимущественно среди афро-американцев. Симптомами являются кровяные выделения, не сопровождающиеся болевым синдромом, дизурия, боль в области промежности при покашливании, натуживанни, вытирании промежности. Иногда этому сопутствует ишурия. Слизистая уретры визуализируется в виде розовато-синюшного тонкостенного кольцеобразного образования (в виде пончика), в центре которого находится устье уретры (рис. 24-6). Для подтверждения диагноза проводят катетеризацию мочевого пузыря катетером маленького диаметра. При большом пролапсе (2-3 см) визуализация преддверия влагалища может быть затруднена. Возможны вторичные изменения слизистой: полиповидное разрастание тканей, неопластическая трансформация. Вторичные изменения возникают на фоне воспалительных и некротических процессов, отека.
Проводится дифференциальный диагноз с полипом уретры, папилломатозом, карбункулом, уретроцеле, кондиломами, ботриоидной саркомой (рабдомиосаркомой) и периуретральным абсцессом. Лечение консервативное: рекомендованы сидячие ванночки, местно — мази с эстрогенами (ежедневно в течение 2 недель), в случае вторичного инфицирования — антибиотикотерапия. Вправление слизистой проводить не рекомендуется. При большой поверхности некроза выполняется иссечение некротических участков. Через 1-2 недели пациентка должна прийти к врачу на повторный осмотр. При отсутствии эффекта или при ухудшении симптомов — через несколько дней.
Прочие заболевания
Опухоли вульвы и влагалища в целом у детей и подростков встречаются редко. Наиболее часто встречающимся новообразованием является ботриоидная саркома, или эмбриональная рабдомиосаркома.

Рис. 24-4. Склероатрофический лишай в области половых губ у 8-летней девочки. Кожа напоминает пергамент.
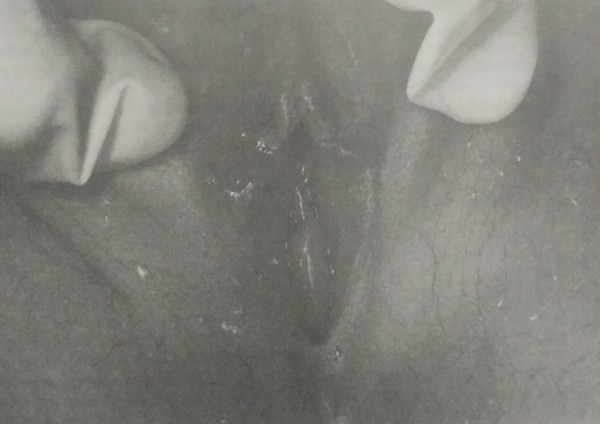
Рис. 24-5. Та же пациентка, что на рис. 24-4. При тракциях половых губ видны изъязвления слизистой.
Это редкое заболевание возникает преимущественно у детей младшего возраста: поражаются влагалище, матка, мочевой пузырь или уретра. Симптомами являются выделения из половых путей, кровотечение, боль в животе; появляется объемное образование, в проекции вышеперечисленных органов, иногда визуализируется округлое образование. Около 90% пациенток заболевают в возрасте до 5 лет. Ботриоидная саркома характеризуется быстрым ростом, прогноз неблагоприятный. Лечение комбинированное (хирургическое, химио- и лучевая терапия) . При ранней диагностике и агрессивной тактике лечения прогноз относительно благоприятный.
Тонкостенное, гиперемированное образование в виде кольца вокруг наружного отверстия уретры.
Повторное посещение врача
На повторный осмотр большинству пациенток, болеющих вагинитом, необходимо прийти только при отсутствии эффекта от назначенного лечения или рецидивах заболевания. Пациентке или ее родителям следует сказать, чтобы в подобных случаях они обращались непосредственно к педиатру. О ребенке, перенесшем сексуальное насилие или у которого выявлена инфекция, передающаяся половым путем, необходимо сообщить в соответствующие органы власти (в США — Служба по защите детей, Child protective services). При повторном осмотре необходимо повторить забор отделяемого для бактериологического исследования (см. гл. 25). Повторные обследования пациентки также должен проводить участковый педиатр. Пациентки с травмами половых органов повторно осматриваются педиатром через 1 неделю. При хронических заболеваниях (склероатрофический лишай, агглютинация половых губ, пролапс уретры) рекомендуется посетить педиатра через 1 -2 недели.
Показания к госпитализации
Лечение большинства пациенток, предъявляющих жалобы на выделения из половых путей или кровотечение, проходит в амбулаторных условиях. В случае массивного кровотечения, невозможности установить его источник, необходимо проведение обследования ребенка под наркозом совместно с детским хирургом, гинекологом или урологом. В редких случаях дискомфорт в области наружных половых органов выражен настолько сильно (например, при тяжелом течение склероатрофического лишая), что полноценный гинекологический осмотр провести невозможно. В зависимости от возраста пациентки осмотр, забор материала для биопсийного исследования, лечение проводятся под наркозом.
