Определение
Под предлежанием плаценты понимают ее расположение в нижнем маточном сегменте, ниже предлежащей части плода.
Факторы риска
Распространенность предлежания плаценты составляет 1 случай на 200 своевременных родов Факторами риска являются наличие в анамнезе кесарева сечения, предлежания плаценты в предыдущей беременности, большое количество родов. Большие размеры плаценты встречаются при многоплодной беременности, фетальном эритробласгоэе, сахарном диабете, и эти заболевания также являются фактором риска предлежания плаценты.
Патофизиология
Классификация предлежания плаценты основывается на расположении плаценты относительно внутреннего зева:
- Полное предлежание плаценты: плацента полностью перекрывает область внутреннего зева (рис 10-2А).
- Частичное предлежание плаценты: плацента частично перекрывает внутренний зев (рис. 10-2Б).
- Краевое предлежание плаценты: край плаценты прилежит к области внутреннего зева (рис 10-2В).
- Низкое расположение плаценты: плацента имплантируется в области нижнего маточного сегмента, край ниже 2 см от внутреннего зева (по российской классификации к предлежанию плаценты относят состояние, при котором край ее находится на расстоянии < 3 см от внутреннего зева. — Прим, перее).
Кровотечение при предлежании плаценты возникает при краевой ее отслойке в области нижнего маточного сегмента.
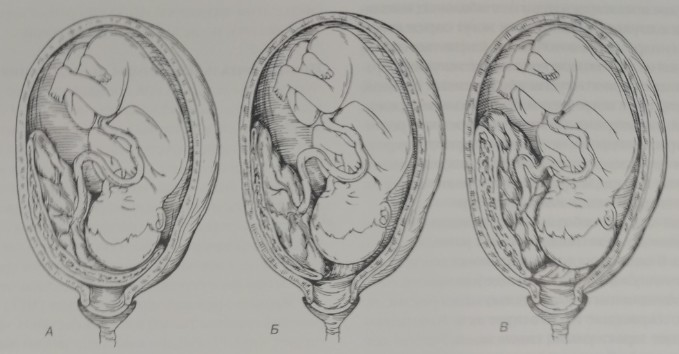
Рис. 10 2. Предлежание плаценты. Отслойка предлежащей плаценты происходит при формировании нижнего маточного сегмента и при сглаживании и раскрытии шейки матки. Нижний маточный сегмент не способен эффективно сокращаться, вследствие чего кровотечение продолжается. А. Полное предлежание плаценты, Б. Частичное предлежание плаценты В. Краевое предлежание плаценты.
Здесь миометрий выражен относительно плохо. В связи с этим при кровотечении, возникающем в случае отслойке плаценты, матка не сокращается достаточно. Кровотечение может возникнуть спонтанно, провоцирующие факторы — физическая нагрузка, проведение влагалищного исследования, половой акт, Развитие кровотечения также провоцирует сглаживание и открытие шейки матки в родах.
Клиническая картина
Типичный симптом предлежания плаценты — внезапно возникает безболезненное кровотечение во втором или третьем триместрах беременности. В некоторых случаях возможно наличие болей. При осмотре может определяться поперечное положение плода, тазовое предлежание, предлежащая часть располагается высоко. Источником кровотечения являются сосуды матки, поэтому состояние плода не меняется до тех пор, пока стабильны показатели гемодинамики беременной.
Инструментальные методы исследования Проведение влагалищного исследования при предлежании плаценты может стать причиной профузного кровотечения. И случае если поступает пациентка с кровяными выделениями из половых путей во втором и третьем триместрах беременности, то влагалищное исследование выполняется только после установления локализации плаценты с помощью УЛИ, Аккуратный осмотр в зеркалах не противопоказан, однако следует' применять меры предосторожности, чтобы створки зеркала не попали в цервикальный канал. Огромное значение имеют данные ранее проводимых УЗИ, которые следует запросить в клинике, где они выполнялись. Если ранее при УЗИ предлежание плаценты не определялось, то можно проводить бимануальное исследование, Следует помнить, что в подавляющем большинстве случаев предлежание плаценты, определяемое на ранних сроках беременности, к более поздним срокам самостоятельно переходит в нормальное или низкое расположение |9). Это происходит вследствие постепенного истончения и растяжения нижнего маточного сегмента роста плаценты по направлению к дну матки. В случае если данные ранее проведенного УЗИ недоступны или выставлялся диагноз предлежания плаценты. перед проведением бимануального исследования в обязательном порядке проводят У31! дня определения локализации плаценты, Взаиморасположение плаценты и шейки матки устанавливается при продольном трансабдоминальном сканировании (рис. 10- 3). Ложноположительные и ложноотрицательные результаты встречаются с частотой 2-6 и 2% соответственно и могут обусловливаться несколькими причинами. Среди них: наличие артефакта (боковая тень от оссифицированной головки плода), невозможность отличить сгустки крови, локализованные в нижнем маточном сегменте, от плаценты, сокращение миометрня нижнего маточного сегмента, ожирение. Неверные результаты встречаются в случаях расположения плаценты по задней стенке матки или перерастяжения мочевого пузыря [10,11]. При перерасти- жении мочевого пузыря передняя стенка нижнего маточното сегмента смещается кзади и эхографически напоминает внутренний зев. В подобных случаях рекомендуется проводить УЗИ двукратно: с полным мочевым пузырем и после его опорожнения. Подобный подход позволяет дифференцировать данные эхографической картины.
Тестирование для акушеров онлайн.
Несмотря на то, что при предлежании плаценты бимануальное исследование проводить нельзя, при возникновении вышеописанных трудностей возможно выполнить трансвагинальное или транслабиальное УЗИ. Датчик вводится во влагалище чрезвычайно аккуратно, под ультразвуковым контролем трансабдоминально (необходимо остановиться до того, как датчик коснется шейки матки), чтобы не инициировать кровотечение [10]. При трансвагинальном УЗИ расстояние отдатчика до плаценты и шейки матки меньше, что позволяет проводить исследование при большом разрешении и обусловливает его высокую диагностическую ценность. Подобный метод позволяет точно определить границы плаценты и внутреннего зева. Следует особо отметить, что при предлежании плаценты УЗИ влагалищным датчиком должно проводиться только высококвалифицированным специалистом.
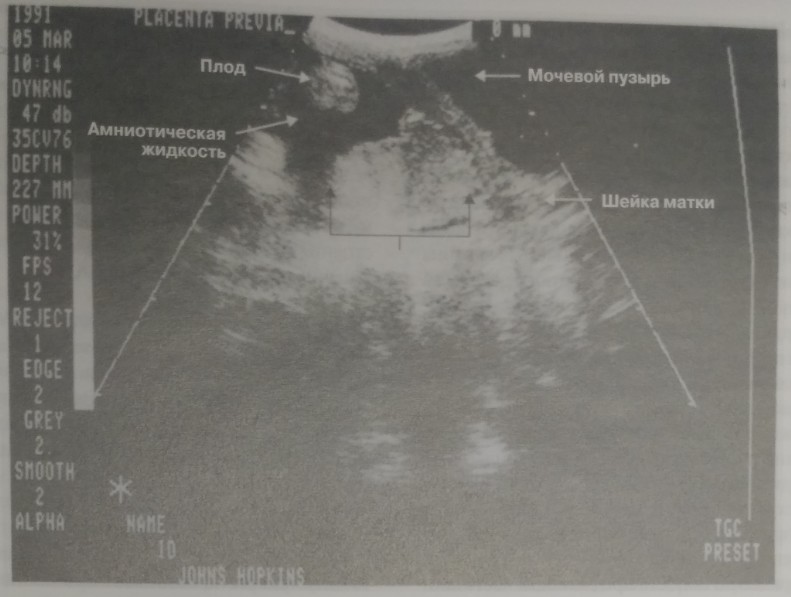
Рис. 10-3. УЗИ. Предлежание плаценты.
