Общий анализ мочи
Для исключения инфекций мочевыводящих путей всем беременным необходимо провести общий анализ мочи. Дажр при бессимптомном течении инфекции мочевыводящих путей повышают риск самопроизвольного выкидыша на ранних сроках. Бессимптомная бактериурия и пиурия встречается у 2-11% беременных, примерно у четверти этих пациенток во время беременности развивается острый цистит или пиелонефрит [4] (см. гл. 17). В связи с тем что достаточно трудно собрать мочу, не контаминировав ее отделяемым из влагалища, проводят катетеризацию мочевого пузыря.
Определение резус-фактора и введение антирезус-иммуноглобулина
При полном аборте, внематочной беременности, кровотечениях во время беременности, а также травмах происходит трансфузия эритроцитов плода в кровоток матери, что приводит к изо- иммунизации [5]. При наличии кровяных выделений из половых путей [6,7] в сроке гестации менее чем 12 недель иммуноглобулин вводится внутримышечно в дозе 50 мкг. При невозможности установить точный срок беременности пациенткам в первом и втором триместрах беременности доза иммуноглобулина увеличивается до 300 мкг. Профилактические свойства иммуноглобулина сохраняются при введении препарата не позднее чем через 72 ч от начала кровяных выделений. Рекомендуется вводить иммуноглобулин прямо в отделении экстренной помощи, так как пациентка на осмотр к гинекологу может не прийти При повторных кровяных выделениях в сроке до 20 недель иммуноглобулин не вводят, в случае же, если кровяные выделения возникли повторно в третьем триместре, внутримышечно вводят 300 мкг.
Клинический анализ крови
Для определения объема кровопотери и диагностики анемии проводится клинический анализ крови.
Двуручное влагалищное исследование При двуручном влагалищном исследовании оценивают состояние внутреннего зева, размеров матки, определяют наличие болезненности при пальпации матки, придатков и тракций шейки.
У рожавших пациенток наружный зев может быть слегка приоткрыт. Для оценки состояния внутреннего зева в цервикальный канал очень осторожно вводят один палец. Ни в коем случае нельзя вводить палец за внутренний зев, в полость матки! Обычно шейка матки имеет коническую форму, причем верхушкой конуса является закрытый внутренний зев. При аборте в ходу шейка матки становится мягкой, укороченной, цилиндрической формы, внутренний зев раскрывается. Если при влагалищном исследовании внутренний зев пропускает кончик пальца, то он считается открытым, если нет, то закрытым. Следует помнить, что данное исследование выполняют крайне осторожно, так как оно может спровоцировать самопроизвольный выкидыш.
Лабораторная диагностика
Пациенткам с кровяными выделениями из половых путей первом триместре беременности необходимо выполнить: об щий анализ мочи, определение резус-фактора, клинически анализ крови, количественное определение р-ХГЧ в крови И ределение концентрации прогестерона в крови является по лезным, но не необходимым.
Количественное определение (3-субъединицы человеческого хорионического гонадотропина (|3-ХГЧ) в крови
Хорионический гонадотропин человека синтезируется тканью трофобласта и зависит не только от его функций, но и от почечного клиренса. Концентрация (3-ХГЧ увеличивается и при маточной, и при эктопической беременности. При внематочной беременности наблюдается меньшая концентрация (3-ХГЧ, чем при прогрессирующей маточной беременности того же срока [8] (см. гл. 5). При неразвивающейся беременности концентрация (3-ХГЧ также снижена по сравнению с прогрессирующей. Однократное определение уровня (3-ХГЧ в крови не позволяет точно дифференцировать прогрессирующую маточную, замершую маточную и внематочную беременности [9], поэтому рекомендуется проводить повторное исследование через 48 ч [7]. В норме концентрация (3-ХГЧ удваивается за 1,95±0,5 дней до уровня 10000 мЕд/мл или в 10 недель гестации), после чего остается неизменным [10]. В 85% случаев рост (3-ХГЧ более чем на 66% в течение 48 ч соответствует прогрессирующей беременности. Недостаточное увеличение (3-ХГЧ (менее чем на 66% за 48 ч) [11] характерно для различного рода патологий беременности (чувствительность данного метода составляет 75%, специфичность — 93%) [10]. До 85% внематочных беременностей и 15% прогрессирующих маточных беременностей сопровождаются низким ростом концентрации (3-ХГЧ [12]. Снижение уровня (3-ХГЧ говорит о неразвивающейся беременности — как маточной, так и эктопической. Скорость снижения уровня гормона различается при внематочной беременности и самопроизвольном выкидыше время снижения концентрации (3-ХГЧ вдвое в первом случае превышает 7 суток, во втором — менее 1,4 суток [12]. Снижение р-ХГЧ не исключает внематочную беременность. Даже при концентрации менее 1000 мЕД/мл необходимо провести УЗИ органов малого таза, так как у 15% пациенток при УЗ-исследовании выявляются признаки внематочной беременности [13].
Концентрация прогестерона в крови В литературе достаточно широко освещен вопрос о диагностической ценности исследования уровня прогестерона для дифференциации прогрессирующей и неразвивающейся маточной и внематочной беременности. Концентрация прогестерона мало меняется во время беременности. Концентрация более 25 нг/мл характерна в подавляющем большинстве случаев для прогрессирующей маточной беременности (97%), менее 5,0 нг/мл — для внематочной и неразвивающейся маточной (почти 100%) [14]. Однако у 31% пациенток с прогрессирующей, 23% с замершей маточной беременностью и 52% с эктопической беременностью уровень прогестерона составляет от 10 до 20 нг/мл [15].
УЗИ органов малого таза
Ультразвуковое исследование органов малого таза позволяет провести дифференциальный диагноз между развивающейся маточной, внематочной беременностью, полным и неполным абортом, пузырным заносом. Признаками полного аборта являются скудные кровяные выделения из половых путей, при этом цервикальный канал закрыт, отмечается незначительная болезненность матки при бимануальном исследовании и отсутствие изменений эндометрия при УЗИ [16]. Различным срокам беременности соответствуют различные ЭХО-признаки прогрессирующей маточной беременности (табл. 4-3). Если по данным УЗИ выявляется маточная беременность, то наличие внематочной почти исключается (см. гл. 5).
Вследствие изменения гормонального фона при УЗИ можно выявить децидуальную реакцию эндометрия, однако она характерна как для маточной, так и для эктопической беременности.
Таблица 4-3. УЗИ в ранние сроки беременности
|
|
Срок гестации (недели) |
(1-ХГЧ в крови (мЕд/мл) |
|
Плодное яйцо |
4,5 |
>1500 |
|
Желточный мешок |
5,5 |
1000-7500 |
|
Эмбрион, сердцебиение(+) |
6,5 |
7000-23 000 |
Наиболее ранним УЗ-признаком маточной беременности является плодное яйцо. УЗИ влагалищным датчиком позволяет определить наличие плодного яйца начиная с 4,5 недели от первого дня последней менструации. Плодное яйцо располагается эксцентрично в толще децидуального слоя эндометрия (рис. 4-1). В нем выделяют 2 слоя: decidua capsularis, decidua parietalis. Признаком внутриматочной беременности является двойное эхогенное кольцо в полости матки. К концу 5-й недели гестации при УЗИ визуализируется желточный мешок в виде округлого кистозного образования внутри плодного яйца. С середины 6-й недели визуализируется эмбрион, и возможна регистрация его сердцебиения [17] (рис. 4-2).
Наиболее достоверным признаком прогрессирующей маточной беременности является визуализация эмбриона и его сердцебиения. В группе беременных в возрасте до 35 лет с определяемым эмбрионом и его сердцебиением в сроке гестации от 8 недель риск самопроизвольного аборта колеблется от 3 до 5%. В группе беременных в возрасте старше 33 лет риск возрастает до 8%. К прогностически неблагоприятным признакам относится низкая ЧСС плода (менее 90 уд./мин), маленький размер плодного яйца (относительно размеров эмбриона) и большой желточный мешок (более 6 мм). Наличие ретрохориальной гематомы размерами более двух третей от размера хориона сопряжено с двукратным увеличением риска самопроизвольного выкидыша (19%) по сравнению с гематомами небольшого размера (9%) [18].
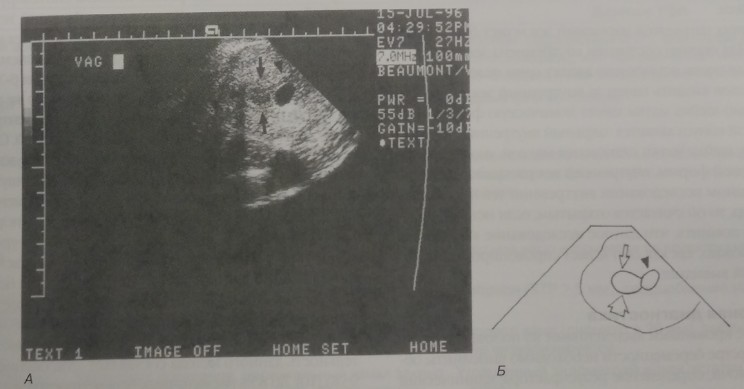
Рис. 4-1. А. УЗИ. Плодное яйцо визуализируется в виде черного образования округлой формы (указатель). Плодное яйцо располагется эксцентрично в полости матки (стрелки), что позволяет дифференцировать его отложного плодного яйца (локализуется в центре эндометрия) при внематочной беременности. Б. То же схематично.
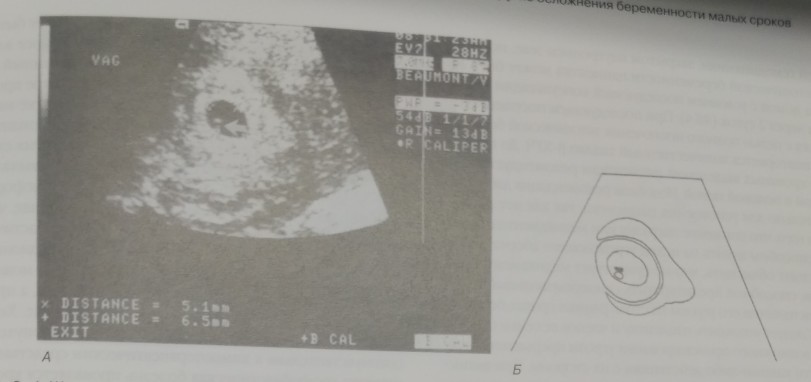
Рис. 4-2. А. Желточный мешок. Визуализируется при УЗИ с 5,5 недели гестации (от первого дня последней менструации). Округлое образование (стрелка), в более поздние сроки рядом определяется эмбрион. Б. То же схематично.
