Основные положения
- Симптомы патологических нарушений дыхания при беременности:
- Развиваются остро
- Усиливаются при нагрузке
- Могут развиться в покое
- Протекают тяжело
- Сочетаются с другими симптомами (например, боль за грудиной, потливость).
- Влияние астмы на мать и плод:
- Гестоз и гипертензия
- Задержка роста плода
- Преждевременные роды
- Течение астмы во время беременности: у трети — улучшение, у трети — без изменений, у трети — ухудшение.
- Физиологические изменения при беременности
Структурные изменения при беременности
Структура дыхательной системы при беременности претерпевает весьма существенные изменения. К ним относятся изменения слизистых респираторного тракта, ведущие к гиперемии, гиперсекреции и отеку слизистых, которые наиболее заметны в третьем триместре [1]. В целом это объясняется влиянием эстрогена и проявляется в виде ринита [2]. Прогрессивное увеличение размеров матки и веса матери ведет к увеличению окружности живота и нижней части грудной клетки (приблизительно на 5-7 см), повышению уровня стояния диафрагмы (приблизительно на 4-5 см) и расширению реберного угла (приблизительно на 50%) [1,2]. Изменения конфигурации рудной стенки достигают пика к 37-й неделе беременности и to основном возвращаются к норме в течение 24 недель после родов [2]. Изменения максимального давления вдоха или диа- «рагмального давления не происходит, хотя есть сообщения об ослаблении сократимости диафрагмы во время родов [3-5].
Функциональные изменения легких при беременности
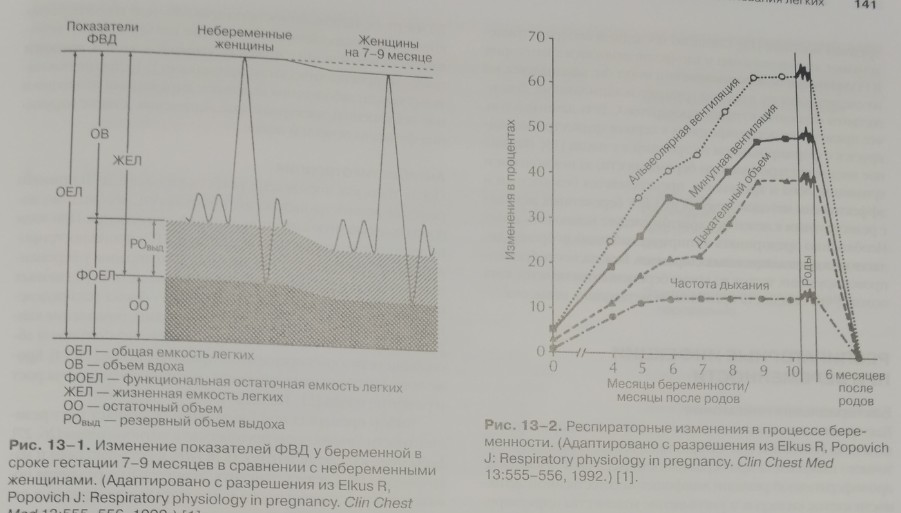
К третьему триместру происходит снижение резервного объема вдоха (ГОВ), остаточного объема (00) и функциональной остаточной емкости легких (ФОЕЛ) (около 17-20%) (рис. 13-1). К сроку родов изменений жизненной емкости легких (ЖЕЛ) не происходит, но дыхательный объем (ДО) возрастает приблизительно на 500 мл. Растяжимость легкого и диффузное распределение при беременности меняются незначительно [1].
Изменения показателей дыхательной системы у беременных отображены на рис. 13-2. Наблюдается значительное увеличение минутного объема дыхания (МОД), что обусловлено главным образом увеличением дыхательного объема (ДО). Частота дыхания на протяжении беременности меняется незначительно. Альвеолярная вентиляция увеличивается на 50-70%, так же как показатели метаболизма. Альвеолярная гипервентиляция сопровождается снижением Расо2 с 37-40 мм рт. ст. до 27-34 мм рт. ст. Эти изменения начинают происходить с 8-й до 12-й недели и стабилизируются к 20-й неделе беременности [2]. Падение альвеолярного Рсо2 связано с повышением альвеолярного Ро2 (Рао2). Переход из положения сидя в положение лежа на спине сопровождается повышением Р(А-а)о2 (приблизительно на 6 мм рт. ст.) и падением Рао2 (приблизительно на 13 мм рт. ст.).
Подготовка к аккредитации на категорию по гинекологии здесь.
Диспноэ и кашель при беременности
Диспноэ
Определить, когда диспноэ становится патологическим, непросто, так как оно нередко имеет место и при нормальной беременности. Milne с коллегами обследовали 62 здоровых беременных по 8 раз за время нормальной беременности с целью выяснения частоты физиологического диспноэ. До 16 недель группа женщин, отметивших диспноэ, составила 24%, от 16 до 19 недель — 48%, и к 31-й неделе — 76%. Более 30% отмечали диспноэ средней степени тяжести к З6-й неделе беременности. Ощущение физиологического диспноэ, вероятно, есть следствие увеличения нагрузки на дыхательную мускулатуру.
Напротив, патологическое диспноэ вследствие заболеваний сердца или легких может возникнуть в покое, будет более тяжелым и может повлиять на способность переносить физическую нагрузку. Следует обратить серьезное внимание на сочетанные с этим симптомы (такие как пароксизмальное ночное диспноэ, ортопноэ и кашель), так как они заставляют думать о наличии заболевания легких или сердца.
При сборе анамнеза и клинического обследования следует сосредоточить внимание на сердечно-сосудистой и легочной системах, особое вниманием следует уделить показателям дифференциации нормы от патологических изменений. В табл. 13-1 перечислены признаки физиологического диспноэ. К сожалению, наличие физиологических изменений, сопровождающих беременность, ограничивает ценность клинического обследования. Хрипы в базальных отделах легких на поздних стадиях беременности могут быть нормой вследствие базальных ателектазов. Тахипноэ всегда является признаком патологии. Гипервентиляция рассматривается как норма, но только если возникает вследствие повышения ДО, а не частоты дыхания. Если возникает подозрение на патологическое диспноэ у здоровой в прошлом женщины, необходимо исключать эмболию легких, пневмонию, астму и пневмоторакс.
Таблица 13-1. Симптомы физиологического диспноэ во время нормальной беременности
- Часто случается
- Возникает в 1 -м или 2-м триместре
- Максимально выражено в конце 3-го триместра
- Прогрессирует медленно Не влияет на физическую активность
- В покое возникает редко
- Не тяжелое течение
- Сопутствующая симптоматика отсутствует
Кашель
Дифференциальный диагноз беременных женщин не отличается от такового у небеременных. Остро развившийся кашель чаще всего есть следствие вирусной инфекции. У женщин детородного возраста следует исключить наличие атипичных патогенных возбудителей, таких как Mycoplasma, Chlamydia и коклюш [7]. При тяжелом кашле с мокротой или лихорадкой можно назначить антибиотики, такие как амоксициллин или азитромицин.
Кашель, длящийся более 3-4 недель у некурящей пациентки, дает основания предполагать астму, гастроэзофагальную рефлюксную болезнь (ГЭРБ) или затекание отделяемого из носоглотки. У взрослых эти состояния бывают причиной хронического кашля в 90% случаев. Астма подробно обсуждена ниже, ГЭРБ — в гл. 14. Последнюю лучше всего лечить подбором диеты, строгим ограничением препаратов, понижающих тонус нижнего пищеводного сфинктера, возвышенным положением в постели и назначением антацидов [9]. Согласно опубликованному недавно исследованию, в котором сравнивалась группа из 134 пациенток, получавших омепразол во время беременности, с контролем (1547 женщин), частота патологий плода при приеме этого препарата не возрастает [10]. В свете современных представлений препаратом выбора остается ранитидин.
Антигистаминные препараты полезны при хроническом кашле, обусловленном затеканием отделяемого из носоглотки, но вследствие высокого риска неблагоприятного воздействия на новорожденных, их применения у кормящих матерей следует избегать.
