Нарушение целостности матки — крайне тяжелое осложнение, которое может возникнуть во время беременности. Материнская смертность при разрыве матки колеблется от 10 до 40%, частота гибели плода превышает 50%. Повышение внутриматочного давления приводит к расхождению волокон миометрия. Разрыв матки в таком случае может ограничиться слабоваскуляризированными тканями рубца, но может и продолжиться на интактный миометрий. При истинном разрыве матки в процесс вовлекаются все слои, и полость матки сообщается с брюшной полостью (рис. 10-4). Плацента и плод могут перемещаться в брюшную полость. Источником кровотечения являются края разрыва, и его тяжесть может варьироваться.
Факторы риска
Разрыв матки может произойти вследствие истончения ее стенки или при крайне высоком внутриматочном давлении. Факторами, предрасполагающими к разрыву матки, являются наличие в анамнезе оперативных вмешательств на матке: кесарева сечения, миомэктомии, операции по поводу аномалий развития и строения матки (метропластика, резекция рога матки). Другими факторами, приводящими к неполноценности маточной стенки, являются нарушение прикрепления плаценты (приращение и врастание плаценты), деструирующий пузырный занос, хориокарцинома. Большое количество родов в анамнезе также увеличивает риск развития этой патологии. Разрыв матки может наступить в результате резкого повышения внутриматочного давления. Такое наблюдается при тупой травме живота, особенно при автомобильных авариях.
Патофизиология
Выделяют два механизма разрыва матки: истинный разрыв и разрыв по рубцу (в России соответственно классический и гистопатический разрыв матки. — Прим, перев.). В последнем случае разрыв происходит по рубцу, образовавшемуся в результате оперативных вмешательств на матке, при разрыве серозная оболочка матки остается интактной. Например, вертикальный рубец на матке.
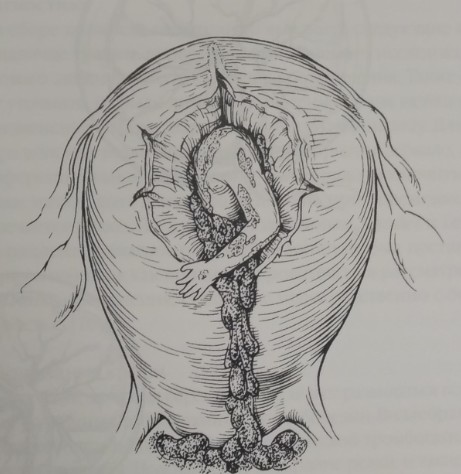
Рис. 10-4. Лапаротомия. Разрыв матки, плод частично переместился в брюшную полость.
Клиническая картина
В большинстве случаев гибели матери и плода от разрыва матки диагноз был установлен только при лапаротомии. Механизмы истинного разрыва матки и разрыва по рубцу различаются. в связи с этим различной будет клиническая картина этих двух вариантов. Разрыв матки по рубцу после кесарева сечения, выполненного поперечным разрезом в нижнем маточном сегменте, может протекать бессимптомно и выявляться при проведении повторного кесарева сечения или контрольного ручного обследования матки после родов. Однако чаще наблюдается локальная болезненность при пальпации в нижних отделах живота. Клинически разрыв матки может проявляться внезапно развивающимся болевым синдромом, повышением возбудимости матки. Возможно обратное: полное прекращение схваток, остановка родовой деятельности. Наиболее ранним признаком разрыва матки в родах является нарушение сердечной деятельности плода [12]. При перемещении плода в брюшную полость предлежащая часть плода обнаруживается высоко над входом в таз, сердцебиение плода отсутствует.
Выраженность кровотечения из половых путей различна и не коррелирует с общим объемом кровопотери. Одновременно происходит кровотечение в брюшную полость, поэтому при незначительных кровяных выделениях из влагалища могут наблюдаться дистресс плода, гипотензия матери или даже гиповолемический шок.
Инструментальные методы исследования В случае истинного разрыва матки, сопровождающегося нарушением сердечной деятельности плода и кровотечением, проведение УЗИ нецелесообразно, так как оно только отсрочит проведение экстренного лечения. При разрыве матки по рубцу, не сопровождающемся значительными изменениями состояния матери и плода, при УЗИ выявляется шарообразное выпячивание плодных оболочек [13].
Предлежание сосудов пуповины (Vasa previa) Источником кровотечения при vasa previa является место прохождения пуповинных сосудов через оболочки плода. При этом истекает кровь плода, кровотечение при предлежании сосудов пуповины является тем редким случаем, когда состояние беременной не изменяется, но страдает плод и возможна его гибель.
Патофизиология
В норме пуповина прикрепляется к плаценте в ее центре (рис. 10-5А). Vasa previa возникает при оболочечном прикреплении пуповины или при наличии добавочной дольки плаценты. В этих случаях сосуды плода проходят по поверхности амниотических оболочек (рис. 10-5Б и В). Если сосуды пуповины располагаются в нижнем маточном сегменте, ниже предлежащей части плода, то существует риск их разрыва при излитии околоплодных вод. Объем циркулирующей крови плода очень маленький (300-500 мл), поэтому даже незначительное кровотечение приводит к тяжелому страданию плода и его гибели.
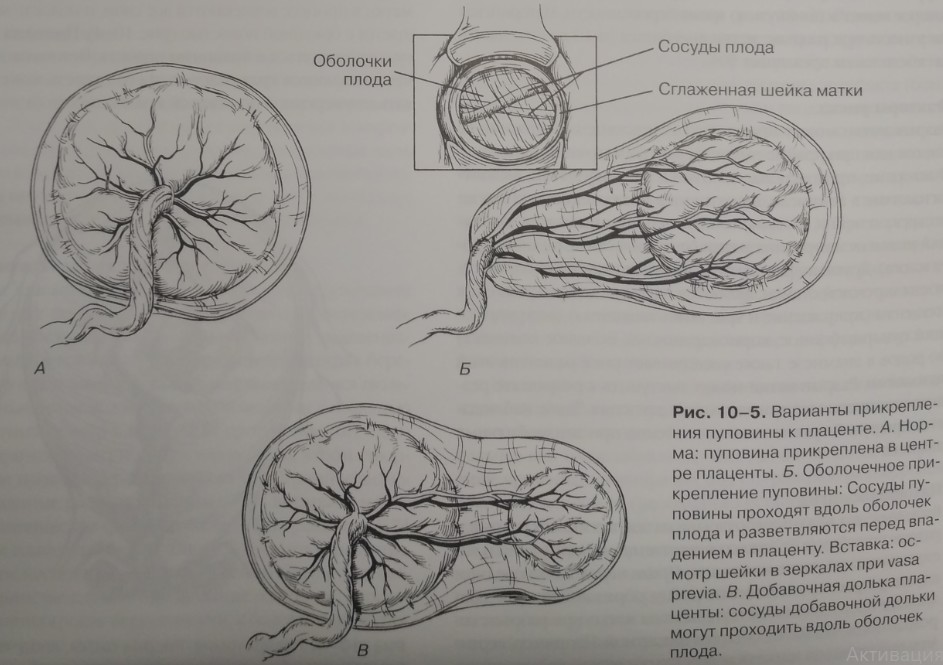
Рис. 10-5. Варианты прикрепления пуповины к плаценте. А. Норма: пуповина прикреплена в центре плаценты. Б. Оболочечное прикрепление пуповины: Сосуды пуповины проходят вдоль оболочек плода и разветвляются перед впадением в плаценту. Вставка: осмотр шейки в зеркалах при vasa previa. В. Добавочная долька плаценты: сосуды добавочной дольки могут проходить вдоль оболочек плода.
Vasa previa встречается с частотой 1 случай на 2000-5000 родов, перинатальная смертность при этом осложнении составляет 50-75% [14]. Скорее всего, эта цифра неточная, так как за причину кровотечения из половых путей и нарушения сердцебиения плода могут принимать не vasa prevaia, а более частые осложнения, например преждевременную отслойку' нормально расположенной плаценты.
Клиническая картина
Основными клиническими признаками кровотечения из предлежащих сосудов пуповины являются кровяные выделения из половых путей и быстрое ухудшение состояния плода по данным кардиомониторного наблюдения. Иногда наблюдается синусоидальный сердечный ритм или брадикардия. В редких случаях предлежание сосудов пуповины диагностируется при проведении кесарева сечения. УЗИ или влагалищном осмотре (определяются сосуды, лежащие кпереди от предлежащей части плода). К сожалению, данная патология редко диагностируется до возникновения соответствующего осложнения — кровотечения. Разрыв сосудов возникает при самопроизвольном излнтни околоплодных вод, проведении амниотомии или при опускании предлежащей части. Непосредственно после перечисленных событий появляются кровяные выделения из половых путей, не сопровождающиеся болевым синдромом, изменяется сердцебиение плода. В отличие от прочих этиологических факторов, вызывающих кровотечение во второй половине беременности, изменений со стороны гемодинамики беременной не наблюдается.
Лабораторные методы исследования
При дифференциальной диагностике кровотечения из половых путей неясной этиологии высокоинформативна проба Апта, позволяющая определить в выделениях наличие фетальных эритроцитов. Принцип исследования основывается на том, что фетальный гемоглобин более устойчив к действию щелочей, чем материнский. Для анализа кровь разводят в пяти частях воды, центрифугируют, к супернатанту добавляют 0,25-М раствор гидроксида натрия, вновь центрифугируют и затем оценивают окраску раствора. Материнская кровь приобретает желто-коричневый цвет, кровь плода остается красной. Недостаткок метода в длительности его проведения, в связи с чем он редко используется в такой ургентной ситуации, как кровотечение из предлежащих пуповинных сосудов.
Инструментальные методы исследования
Добавочная долька плаценты или билобарное ее строение может выявляться при УЗИ. Подобные пациентки входят в группу риска по развитию кровотечения из предлежащих сосудов пуповины. В литературе описано использование допплеровского картирования для определения предлежащих сосудов, однако в клинической практике данное исследование широко не применяется.
Кровотечение, исходящее из нижних отделов полового тракта Источником кровотечений, возникающих во второй половине беременности, в большинстве случаев являются анатомические образования нижних отделов полового тракта Для осмотра влагалища, шейки матки используются двустворчатые зеркала. Осмотр следует проводить осторожно, он высокоинформативен и в большинстве случаев позволяет напрямую визуализировать источник кровотечения. В отличие от бимануального исследования осмотр в зеркалах можно проводить до определения локализации плаценты. Важно лишь проследить, чтобы створки зеркала не попали в цервикальный канал.
