Тупые травмы живота
Чаще всей' пиля гранью живота бывает следствием дорожно-транспортных проишествий, составляющих 50-60% всех случаев, затем идут падения и прямой удар в живот. В семье во время беременности по некоторым данным, частота тупых травм достигает 20%. Наиболее типичным неблагоприятным последствием тупой травмы живота является преждевременная отслойка нормально расположенной плаценты, осложняющая 1-3% травм, не угрожающих жизни матери до 40-50% жизнеугрожающих травм (pис. 9-1). Аналогично антенатальная гибель плода встречается редко, но, поскольку в большинстве случаев травмы матерей во время беременности незначительны (более 90%), большинство случаев утраты плода варьирует после незначительной травмы матери. С клинической точки зрения, это наблюдение указывает на необходимость выработки подхода, согласно которому тщательное наблюдение за состоянием плода необходимо вне зависимости от тяжести травмы. Эта особенность будет подробнее рассмотрена ниже. в разделе, посвященном тактике ведения.
Интерпретация данных лабораторных исследований у беременной женщины с тупой травмой живота не отличается от гаковой у небеременных, за исключением двух показателей: 1) следует помнить о различиях нормальных лабораторных данных беременной при сравнении с непеременными: 2) необходимо доказать или опровергнуть наличие плодо-матерннского кровотечения. Всем травмированным беременным рекомендуется выполнять тест Клейхауэра-Ветке [17]. Эта рекомендация базировалась на четырехкратном учащении обнаружения клеток плода в кровотоке матери с тупой травмой и высказывалось предположение, что выявление плодо-материнского кровотечения повлияет на тактику ведения (например, более интенсивное наблюдение за плодом, ускоренное родоразрешение). Однако последующий клинический опыт показал, что результаты такого теста редко изменяют план ведения [18]. Плод может страдать от массивного плодо-материнского кровотечения, но клиническое решение все же скорее будет продиктовано изменениями сердечного ритма плода, чем результатами теста Клейхауэра-Ветке, так как на их получение уходят часы. Тем не менее у резус-отрицательных женщин иммунизация вследствие трансфузии крови плода в материнское русло реальна, и резус-отрицательным женщинам с тупой травмой живота следует назначить резус-иммуноглобулин. Доза, достаточная для покрытия 30 мл цельной крови, составляет 300 мкг (эквивалент 15 мл потерянных эритроцитов). Плодо-материнское кровотечение большего объема требует дополнительного назначения резус-иммуноглобулина. Так как тест Клейхауэра-Бетке может идентифицировать эти, иногда встречающиеся значительные кровотечения, его применение у резус-отрицательных женщин все же может быть полезным.
Преждевременная отслойка нормально расположенной плаценты Отслойка, или отделение плаценты от децидуальной площадки эндометрия, — наиболее частая причина потери плода после травмы, составляющая 60-70% случаев.
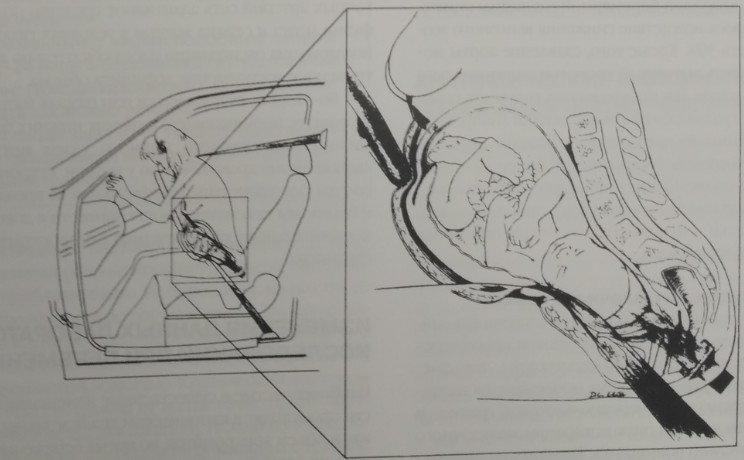
Рис. 9—1. Иллюстрация преждевременной отслойки нормально расположенной плаценты в результате удара о рулевое колесо.
Разрыв матки
Разрыв матки в случае абдоммдомюй травмы встречается редко и осложняет лишь 0,6% случаев абдоминальной травмы., Клинические проявления разрыва матки варьироваться от напряжения мышц передней брюшной стенки у гемодинамически стабильной пациентки до до развернутой картины перитонита с гиповолемическим шоком.
Таблица 9-1, Признаки и симптомы ПОНРП
Признаки Процент
- Кровные выделения из половых путей 78
- Боль в спине или внизу живота 66
- Дистресс плода 60
- Учащение частоты сокращений матки 17
- Гипертонус матки 17
- Антенатальная гибель плода 15
Разрыв матки должен входить в комплекс дифференциального диагноза у любой беременной во втором или третьем триместре, пострадавшей от тяжелой прямой абдоминальной травмы. Боль в животе и напряжение передней брюшной стенки, симптомы гиповолемии (могут быть не всегда) и дистресс или гибель плода— ключевые симптомы, дающие основание предположит ь наличие разрыва матки. Однако те же симптомы могут быть и при отслойке плаценты. К более специфичным признакам разрыва матки относятся данные ульт развука, КТ. МРТ или ренттенографии брюшной полости, указывающие на нахождение плода за пределами полости матки (например, разогнутые конечности, косое положение плода или прямая визуализация плода вне матки). К более специфичным признакам относят и затруднения, возникающие при попытке пальпаторно определить дно матки. Наличие рубца на мат ке (например, после кесарева сечения или миомэктомии) повышает риск разрыва матки, но он возможен и без какого-либо анамнеза. Положительный перитонеальный лаваж может быть свидетельством в пользу этого диагноза, но он не позволяет дифференцировать разрыв матки и внутрибрюшное кровотечение. Перитонеальный лаваж можно выполнить на любом сроке беременности, и было продемонстрировано, что его результаты так же точны, как у не беременных пациенток [19]. Однако гемодинамически нестабильной пациентке с признаками раздражения брюшины следует выполнить эксплоративную лапаротомию, одновременно с интенсивной терапией.
Переломы таза и прямая травма плода Перелом таза во время беременности представляет высокую опасность смерти матери, так как гипертрофия сосудистой системы таза может привести к значительному забрюшинному кровотечению [20]. Агрессивное восстановление гемодинамики — главное в тактике ведения таких пациенток. Из-за увеличения во время беременности объема циркулирующей крови, кровопотеря может оставаться недооцененной вплоть до появления тяжелых гемодинамических нарушений. В некоторых случаях беременность может стать причиной изменений традиционных методов лечения переломов таза (например, перенос на более поздний срок или модификация операции).
Перелом таза на поздних сроках беременности создает опасность перелома черепа плода, так как в это время его головка прижата ко входу в малый таз. Прямая травма плода, такая как перелом черепа, обычно бывает следствием тяжелой травмы матери. Кроме перелома черепа описаны такие травмы плода, как внутричерепные кровоизлияния, разрыв селезенки шюда, повреждения грудной клетки и переломы конечностей. К счастью, подобные повреждения редки.
Применение ультразвукового исследования для диагностики внутрибрюшного кровотечения при беременности Ультразвуковое исследование может быть ценным инструментом для диагностики абдоминальных повреждений во время беременности. Однако в диагностике ПОНРП его роль ограничена (чувствительность 40%). Ультразвуковое исследование у небеременных зарекомендовало себя как ценное дополнительное средство диатостики абдоминальных травматических повреждений с отличной специфичностью. В 8-летнем исследовании н травматологическом центре уровня УЗИ брюшной полости (целевое УЗИ при травме — FAST)для выявления внутрибрюшных кровотечений вовремя беременности покатало чувствительность и специфичность, сравнимые с таковыми у не беременных в аналогичных обстоятельствах (чувствительность 83%> специфичность 95%) [23].
Общие принципы ведения пациенток с травмами
Так как оксигенация плода полностью зависит от стабильности гемодинамики матери, все первичные действия по диагностике и лечению травмированной беременной должны быть сконцентрированы па оценке и восстановлении витальных функций матери (рис. 9-2). Авторы не приводят расширенного обзора интенсивной терапии при травме, поскольку его можно найти в стандартных руководствах. ’1с‘м не мсиее будут' обсуждены некоторые анатомические и физиологические изменения во время беременности, влияющие на методы реанимации и интенсивной терапии матери. В нескольких главах этого руководства (см. рис. 2-5) изложены данные о синдроме гипотензии в поле>жении на спине. Приблизительно после 20 недель беременности (дно матки пальпируется у пупка), вследствие снижения венозного возврата от нижних конечностей из-за сдавления нижней полой вены маткой у женщины в положении на спине может развиться значительная гипотензия. Это может привести к последующему снижению сердечного выброса, достигающего 25-30%. При гиповолемии декомпенсированной пациентки такая ситуация может стать причиной гиповолеми- чсского шока. Этого можно избежать, сместив матку в сторону, подложив 9-15-см валик под бок, либо сместить матку вручную. Кроме того, 50%-е увеличение ОЦК матери к 28-й неделе беременности может маскировать значительную кровопотерю до момента появления признаков нарушения витальных функций. Необходимо внимательно изучить механизм травмы, оценить вероятность серьезного повреждения сосудов и безотлагательно начать восстановление ОЦК матери, определив необходимость в трансфузии препаратов крови.
После обеспечения адекватной вентиляции и внутрисосудистого объема, необходимо быстро оценить тяжесть повреждений матери и состояние плода. Особое внимание должно быть уделено осмотру живота матери, так как выявление напряжения передней брюшной стенки может указывать на типичные для автотравмы повреждения (например, разрыв печени или селезенки) или повреждения, специфичные для беременности (разрыв матки или ПОНРП), или их сочетание. Наличие кровяных выделений их половых путей, сопровождаемых болями в животе, дает основание подозревать отслойку плаценты. После 22-24 недель беременности должен быть начат мониторинг плода, который не только поможет оценить его состояние, но также будет наиболее чувствительным тестом ПОНРП. Необходима консультация акушера или хирурга, особенно при сроке, когда плод уже жизнеспособен (более 22-24 недель).
Одновременно с мерами по восстановлению витальных функций, быстро, но полно должно быть выполнено обследование на наличие повреждений грудной клетки и брюшной полост и, переломов, и наружных кровотечений. Кроме того, особое внимание необходимо уделить выявлению повреждении матки и плода. При исследовании живота следует помять о том, что признаки раздражения брюшины у беременной могут быть смазаны в связи с растяжением и ослаблением мышц передней брюшной стенки.
При жизнеспособном плоде (22-24 недели беременности), мониторинг начинают сразу же. как только достигнута стабилизация матери, так как ПОНРП в результате травмы может развиться очень быстро. Учащение сокращений матки (четыре и более за час), ухудшение аускультации плода, возбудимость пли гипертонус матки, излил ie вод и кровяные выделения из влагалища — все эти признаки служат поводом для немедленной консультации акушера. Интерпретацию результатов мониторинга тонов сердца плода и сокращений матки должен выполнять специально подготовленный персонал. Обычно мониторинг продолжается нс менее 4 ч. Хотя и более короткий период моннто- рирования (2 ч) может быть успешно применен, необходимо подчеркнул, крайне важную роль мониторинга плода для диагностики отслойки плаценты после травмы во время беременности. Пациентки, отказывающиеся от такою мониторинга, должны понимать, что этот отказ серьезно затрудняет оценку состояния плода.
