Эпизиотомия и перинеотомия
До недавнего времени периисо- и эпизиотомия проводились практически, всем пациенткам. Авторы данного пособия считают, что подход к проведению рассечения промежности должен быть строго индивидуальным, и показания должны рассматриваться применительно к каждому конкретному случаю. Периисо- и эиизиотомию следует выполнять только в случаях осложненных родов. Мнение о том, что при проведении эмизиотомии при неосложненных родах разрывы небольшие и заживают легче, не соответствует действительности. Таким образом, при неосложненных родах эпизиотомию проводить нецелесообразно. В большинстве американских учебников по акушерству сказано, что при дистоции плечиков предпочтительно проведение перинеотомии, а не эпизиотомии. Однако данное утверждение не было обосновано с позиций доказательной медицины.
Обвитие пуповины вокруг шеи плода При обвитии пуповины вокруг шеи плода надо предпринять меры для освобождения шеи до рождения туловища. Роженицу необходимо попросить глубоко дышать при потугах, чтобы приостановить продвижение плода по родовым путям. При нетугом обвитии пуповина легко снимается через головку. В случае 'гугого обвитая пуповины и невозможности ее снятия, после врезывания головки на пуповину накладываются 2 зажима, и участок между ними пересекается ножницами. Далее необходимо незамедлительно извлечь ребенка. После разрезания или снятия петли пуповины необходимо проверить, нет ли еще одной петли, так как двух- и даже трехкратное обвитие встречается довольно часто.
Патология последового и послеродового периодов: задержка отделения плаценты и задержка частей последа в матке Отсутствие рождения последа в течение 30 мин после рождения ребенка является признаком патологии последового периода. Разрешается легкое (!) потягивание за пуповину, при этом рукой или зажимом пуповина фиксируется настолько близко к плаценте, насколько возможно. Если кровотечения нет и в скором времени ожидается прибытие акушера, следует дождаться специалиста. Аномалии отделения последа могут быть результатом патологического прикрепления плаценты к стенке матки; ее истинного врастания в эндо- или миометрий (placenta accreta, increta, percreta). После вхождения в матку следует пронять край плаценты, зятем отделить плаценту от эндометрия.
Тестирование по акушерству онлайн.
Неправильные предлежания плода
Затылочное предлежание встречается в 93% всех родов. Тазонос предлежание встречается в 2,7%. лицевое — в 0,05%. Запрокидывание ручки при затылочном предлежании встречается с частотой 1 на 335 родов. Для каждой из перечисленных ситуаций существует своя отдельная методика ведения родов.
При подозрении на неправильное предлежание плода необходимо провести влагалищное исследование с использованием стерильной перчатки для уточнения предлежащей части.
Если отделение располагает такой возможностью, следует произвести ультразвуковое исследование. Оказание родовспоможения при родах через естественные родовые пути в тазовом предлежании см. в прил. 4. В настоящее время доказано, что более безопасным для плода является оперативное родоразрешение путем операции кесарева сечения, даже если роды через естественные родовые пути ведутся опытным специалистом (рис. 21 -2). В случае когда доступна помощь акушера, задачей врача отделения неотложной помощи является мониторинг состояния плода и матери. Если же помощь специалиста невозможна, следует проконсультироваться с хирургом и предупредить его и остальной медицинский персонал о возможности экстренной операции.
Многоплодная беременность
Многоплодная беременность сопряжена с повышенной частотой развития таких осложнений, как преждевременные роды, выпадение петель пуповины, кровотечение в послеродовом периоде, преждевременная отслойка нормально расположенной плаценты. При многоплодной беременности чаще встречается неправильное предлежание плодов. Необходимо так организовать акушерскую помощь, чтобы все роды при многоплодной беременности велись специалистом-акушером В 77% случаев первый плод из двойни находится в головном предлежании. Для уточнения положения обоих плодов и плацент (плаценты) лучше воспользоваться ультразвуковым исследованием. Между рождением первого и второго плода, как правило, проходит около 30 мин. В течение всего времени необходимо проведение КТТ за состоянием обоих плодов. У второго плода из двойни статистически значимо чаще развивается дистресс-синдром Оптимальным является отслеживание опускания предлежащей части второго плода во время рождения первого при помощи УЗИ. Если это невозможно, следует после рождения первого плода определить с помощью УЗИ положение второго. В промежутке между рождением плодов пациентка не транспортабельна.
Дистоция плечиков
Потенциально опасным для жизни плода осложнением является дистоция плечиков. Достоверных признаков, помогающих предсказал дистоции, на данный момент не существует. Диагноз ставится на основании «признака черепахи»: головка ребенка врезывается, но не прорезывается. Причиной является задержка переднего плечика за сифизом. При дистоции плечиков отмечается высокая частота заболеваемости и смертности новорожденных. В связи с этим врач должен уметь оказывать помощь при данном осложнении. В табл. 21-5 представлены приемы, используемые для устранения дистоции плечиков.
Таблица 21-5. Помощь при дистоции плечиков
- Позовите помощников, катетеризируйте мочевой пузырь
- Прием МакРобертса
- Надавливание на лобковую область
- Пери неотомия
- Прием шурупа
- Ручное выведение задней ручки
- Перелом ключицы
- Прием Завенелли (не рекомендуется проводить в условиях отделения неотложной помощи)
К счастью, в большинстве случаев эффективно устранить дистоцию позволяют первые один или два простых приема.
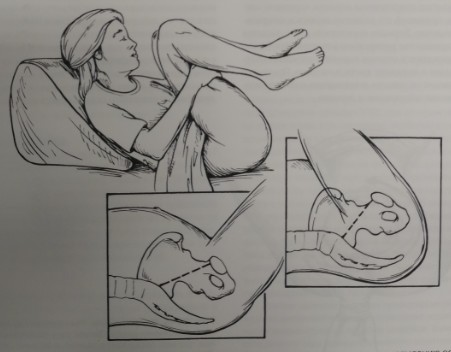
Рис. 21-3. Прием МакРобертса. Сгибание и приведение к животу бедер роженицы приводит к выпрямлению оси таза и облегчает рождение переднего плечика.
- Позовите помощников: при наличии — врача или, по крайней мере, двух людей для проведения приема МакРобертса катетеризируйте мочевой пузырь.
- Выполните прием МакРобертса: ноги роженице сгибают в тазобедренных суставах и прижимают бедра к животу (рис 21 -3). В результате этих действий снижается угол наклона таза, крестец располагается под меньшим углом относительно поясничных позвонков. Два помощника должны фиксировать ноги роженицы максимально близко к животу. Большинство дистоций устраняется с помощью
- Надавливание на надлобковую область. Для этого ассистент ладонью надавливает над лобком для освобождения зажатого плеча. Врач одновременно выполняет бережные тракции за головку. Внимание! Нельзя прикладывать силу к дну матки, так как это может привести к разрыву матки. Усилие, прикладываемое при надавливании на надлобковую область, достаточно большое.
- Выполнение перинеотомии: само по себе не способствует разрешению дистоции плечиков, однако облегчает выполнение остальных приемов.
- Использование приема шурупа. Рука или пальцы, введенные в полость матки, заводятся за переднее плечико вдоль спинки плода. Затем руку разворачивают, переднее плечико переходит в заднее, а заднее — в переднее. Очень важно завести руку за плечико, поскольку в ином случае высока вероятность повреждения плечевого сплетения (рис. 21-4).
- Выведение заднего плечика: рука заводится за заднее плечико так, чтобы она находилась на грудной клетке плода, затем ручка захватывается и выводится — рождается заднее плечико. В большинстве случаев этот прием позволяет разрешить дистоцию. Если он не эффективен сам по себе, то с его помощью облегчается поворот плечевого пояса (рис. 21-5).
- Преднамеренный перелом ключицы выполняется следующим образом: большой палец руки располагается на средней трети ключицы, прилагается значительная сила. Данный прием используется крайне редко.
- Прием Завенелли состоит в том, что родившуюся головку плода вводят обратно во влагалище и производят кесарево сечение. Для введения головки во влагалище ее необходимо согнуть и несколько повернуть. Прием технически сложен и должен выполняться акушером в условиях развернутой операционной.
Наиболее частыми осложнениями, возникающими в результате дистоции плечиков, являются параличи Эрба и Юпомпке. Паралич Эрба — паралич мышц плеча и предплечья, возникающий в результате повреждения верхних корешков плечевого сплетения; причиной его развития являются латеральные тракции за головку. Верхняя конечность располагается вдоль туловища, предплечье ротировано вовнутрь. При болезни Клюмпке повреждаются нижние корешки плечевого сплетения, что приводит к параличу кисти и пальцев. Прогноз в обоих случаях зависит от тяжести повреждения и своевременности распознавания заболевания и лечения.
Стрептококк группы В
В США большинству беременных на сроке 35-37 недель проводится культуральное исследование отделяемого влагалища на наличие стрептококков группы В. Эти бактерии часто являются причиной развития сепсиса у новорожденных. Пациенткам, у которых при культуральном исследовании выявляется стрептококк группы В, с профилактической целью назначается антибиотикотерапия: ампициллин 2 г внутривенно — первоначальная доза, затем каждые 4 ч в течение первого периода родов. Пациенткам с аллергией на пенициллины назначается клиндамицин 900 мг внутривенно каждые 8 ч.
Пациенткам, у которых результат вышеуказанного исследования не известен, лечение назначается в любом из следующих случаев.
- Преждевременные роды (срок гестации менее 37 недель).
- Бактеремия в течение настоящей беременности (как леченная, так и нелеченная).
- Безводный промежуток более 18 ч.
- Наличие в анамнезе рождения ребенка, инфицированного стрептококками группы В.
- Лихорадка в родах выше 38°С.
Преждевременное излитие околоплодных вод
Преждевременным называется излитие околоплодных вод, произошедшее до начала родовой деятельности (причина — нарушения целостности плодного пузыря). Преждевременное излитие околоплодных вод встречается в 10% всех родов и более характерно для своевременных родов. Наиболее частым осложнением являются преждевременные роды. Преждевременное излитие околоплодных вод сопряжено с повышенным риском инфекционных осложнений матери и новорожденного, выпадения петель пуповины. Диагноз выставляется на основании исследования отделяемого из влагалища: используется тест на арборизацию (феномен папоротника), определение pH, пациентке рекомендуют положить контрольную подкладную пеленку. В условиях отделения неотложной помощи у всех пациенток, предъявляющих жалобы на подтекание вод, необходимо определить целостность плодного пузыря. С целью снижения риска инфекционных осложнений при влагалищном исследовании используются стерильные перчатки и зеркала. Вне зависимости от срока гестации всех пациенток с преждевременным излитием околоплодных вод необходимо проконсультировать с акушером.
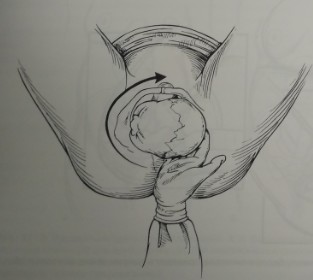
Рис. 21-4. Прием шурупа. Руку заводят за переднее плечико вдоль спинки плода. Затем руку разворачивают, и переднее плечико переходит в заднее, а заднее 1 в переднее. Этот прием позволяет вывести или переднее, или заднее плечико.
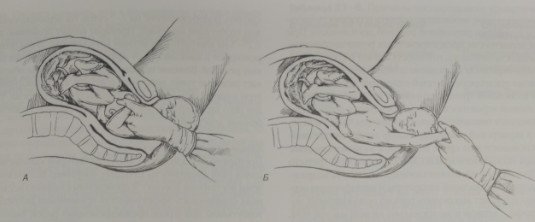
Рис. 21-5. Выведение заднего плечика. В случае если вывести переднее плечико не удалось, рукой захватывается задняя ручка и выводится вдоль грудины. После этого рождается заднее плечико.
Хориоамнионит
К хориоамниониту относят инфекционно-воспалительные изменения плаценты, плодных оболочек, пуповины. Хориоамнионит чаще развивается при преждевременном излитии околоплодных вод, затяжных родах, однако может встречаться и при нормальном физиологическом течении родов. Диагноз ставится на основании лихорадки в родах (более 38°С), тахикардии матери и/или плода, болезненности матки при пальпации, резкого запаха околоплодных вод. Чаще хориоамнионит встречается при преждевременных родах и преждевременном излитии околоплодных вод. Лечение включает в себя антибиотико- терапию по следующим схемам: ампициллин 2 г внутривенно каждые 4-6 ч и гентамицин 1,5 мг/кг внутривенно каждые 8 ч (препараты выбора). При наличии аллергии на антибиотики ряда пенициллина вместо ампициллина назначается клинда- мицин в дозировке 900 мг внутривенно каждые 8 ч.
Преждевременные роды
Новорожденный, родившийся при сроке гестации менее 37 недель или если его вес составляет менее 2500 г (при невозможности установить срок гестации), считается в США недоношенным. В 1999 г. 11,8% всех новорожденных родились недоношенными. В течение последних 10 лет этот показатель растет. Недоношенность является второй по значимости причиной неонатальной смертности, уступая только врожденным порокам и заболеваниям. Преждевременные роды обусловливают 75% неонатальной заболеваемости.
Диагностика
Дня родов характерны регулярная родовая деятельность (схватки) и характерные изменения шейки матки (сглаживание и раскрытие). Выделяют следующие факторы риска преждевременных родов: многоплодная беременность, наличие преждевременных родов в анамнезе, преждевременное излитие околоплодных вод. К менее значимым факторам риска относятся курение, наличие кольпита, воспалительных заболеваний мочевых путей, и, вероятно, длительное пребывание в вертикальном положении (длительное стояние). Несмотря на то, что в настоящее время известно несколько факторов риска преждевременных родов, создать универсальную балльную систему подсчета риска преждевременных родов не удается.
Для выявления риска преждевременных родов предлагалось проводить ряд скрининговых обследований. К ним относятся определение тонуса и возбудимости матки, уровень эстриола в слюне, обследование на бактериальный вагиноз. Ни один из вышеперечисленных методов не является надежным. В норме плодом продуцируется и выявляется в шеечном отделяемом до 16-20 недели беременности фетальный фибронектин. Наличие фетального фибронектина в цервикальном отделяемом сопряжено с повышенным риском преждевременных родов, и, наоборот, его отсутствие коррелирует с низким риском преждевременных родов. Ряд исследований, проводимых под патронажем Американской коллегии акушеров и гинекологов (American College of Obstetrician and Gynecologists), также касался вопроса оценки риска преждевременных родов. Высокой прогностической ценностью обладает УЗИ, при котором определяется длина шейки матки и ее состояние, особенно если одновременно проводится тест на фетальный фибронектин. Кроме того, Американская коллегия акушеров и гинекологов рекомендует проводить исследование на фетальный фибронектин всем пациенткам с клиникой угрозы преждевременных родов. При невозможности консультации акушера это исследование проводится в условиях отделения неотложной помощи. При получении отрицательного результата риск преждевременных родов низкий и пациентку можно транспортировать в акушерский стационар. Забор отделяемого на наличие фетального фибронектина должен проводиться до влагалищного исследования. Необходимо, чтобы отделяемое не было контаминировано кровью или амниотической жидкостью. Из наружного зева отделяемое собирают ватной палочкой.
Для выставления диагноза преждевременных родов необходимо документальное подтверждение наличия сокращений матки и изменений со стороны ее шейки. Важным также является диагностика преждевременного излитая околоплодных вод, для чего, по возможности, необходимо вызвать акушера- гинеколога. В случае если выставляется диагноз «угроза преждевременных родов», необходимо оценить вероятность наступления у пациентки регу лярной родовой деятельности. При высокой вероятности преждевременных родов необходима консультация неонатолога, готовность врачей и среднего медицинского персонала к оказанию помощи при родах. Также необходимо предупредить врачей отделения детской реанимации о возможной транспортировке к ним новорожденного. При низкой вероятности преждевременных родов пациентке назначают токолитическую терапию (см. ниже) и переводят ее в акушерский стационар. Выбор акушерского стационара основывается на сроке гестации и наличии в составе стационара неонатологической службы второго или третьего уровня. Третий уровень неонаталогической службы подразумевает наличие специальной аппаратуры и квалификации персонала, что позволяет выхаживать глубоко недоношенных новорожденных с низкой и экстремально низкой массой тела. Если перевод пациентки по тем или иным причинам невозможен, необходимо вызвать бригаду неонатологов на себя.
